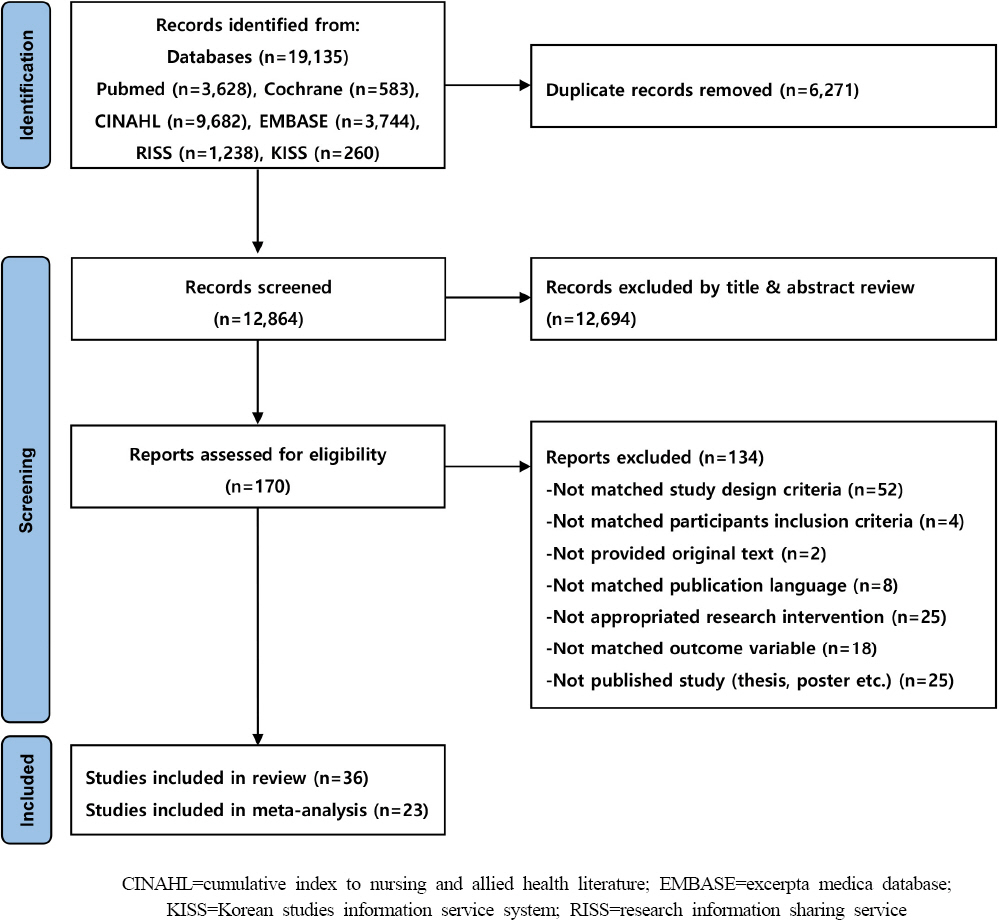
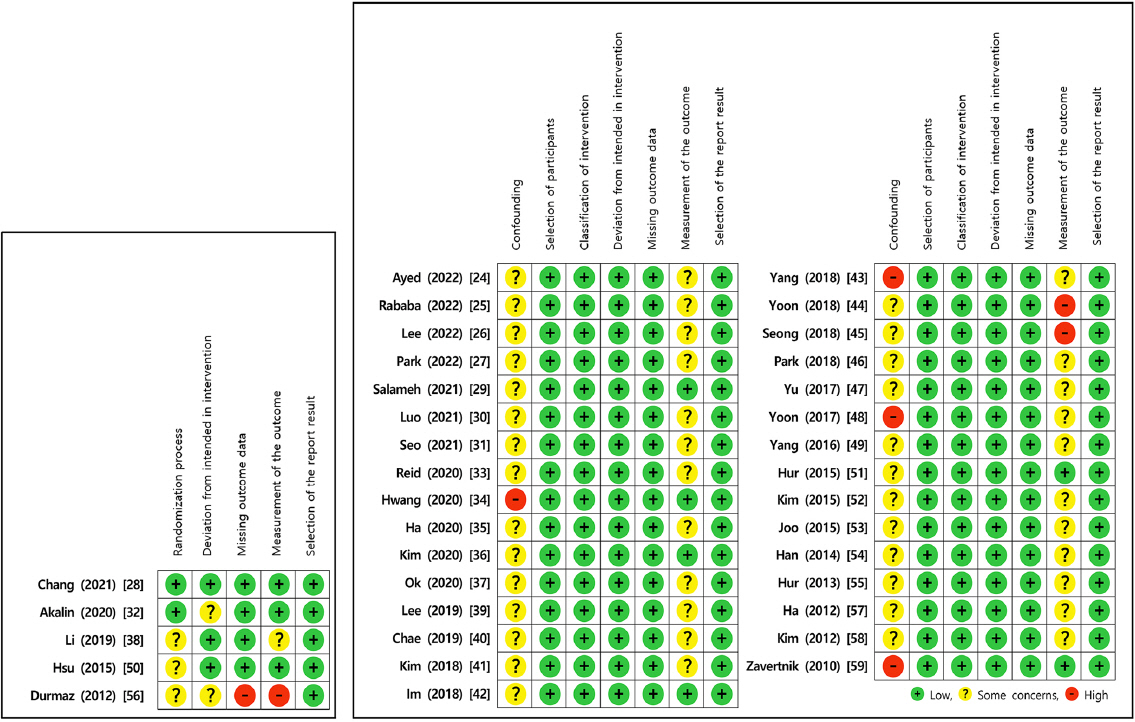
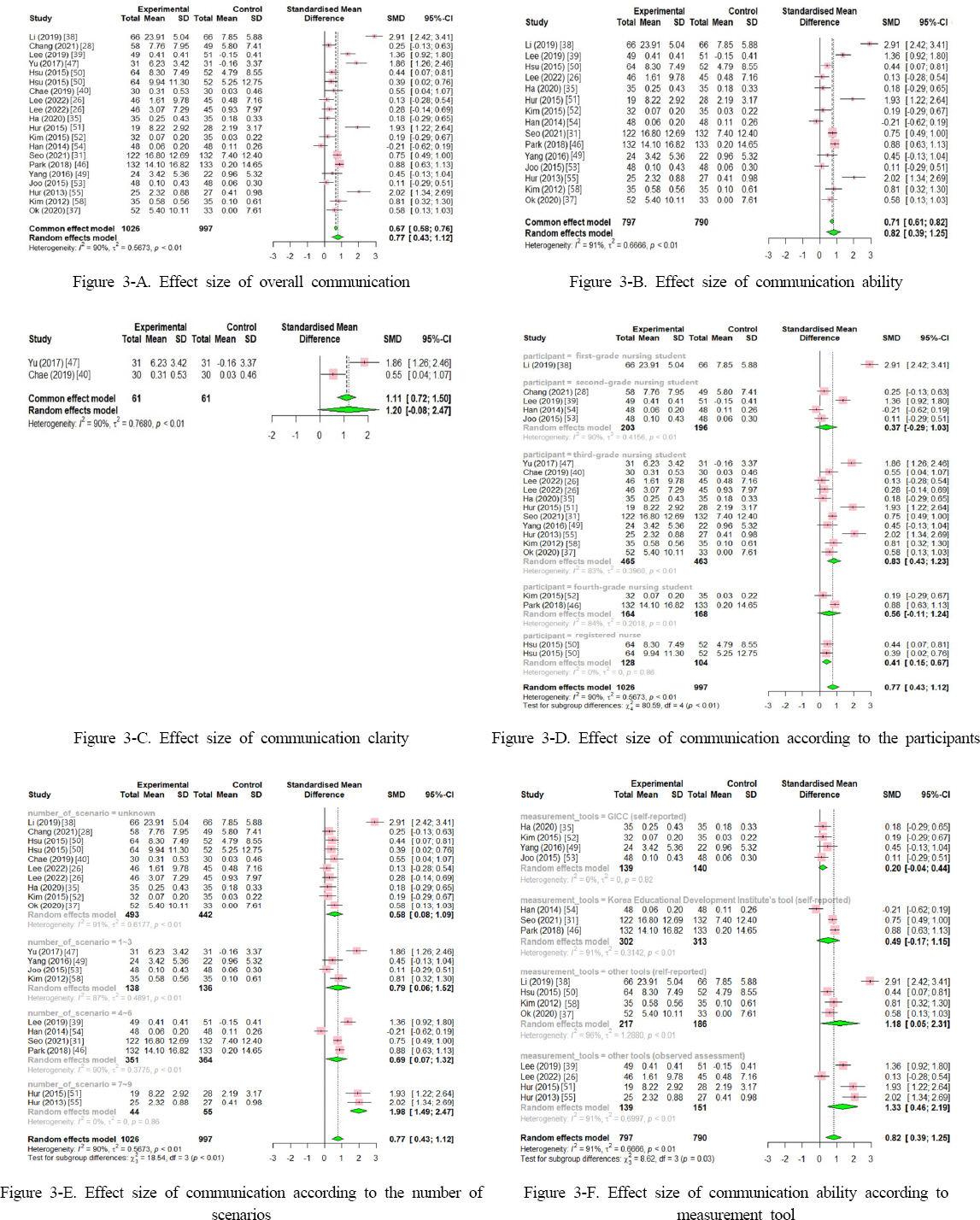
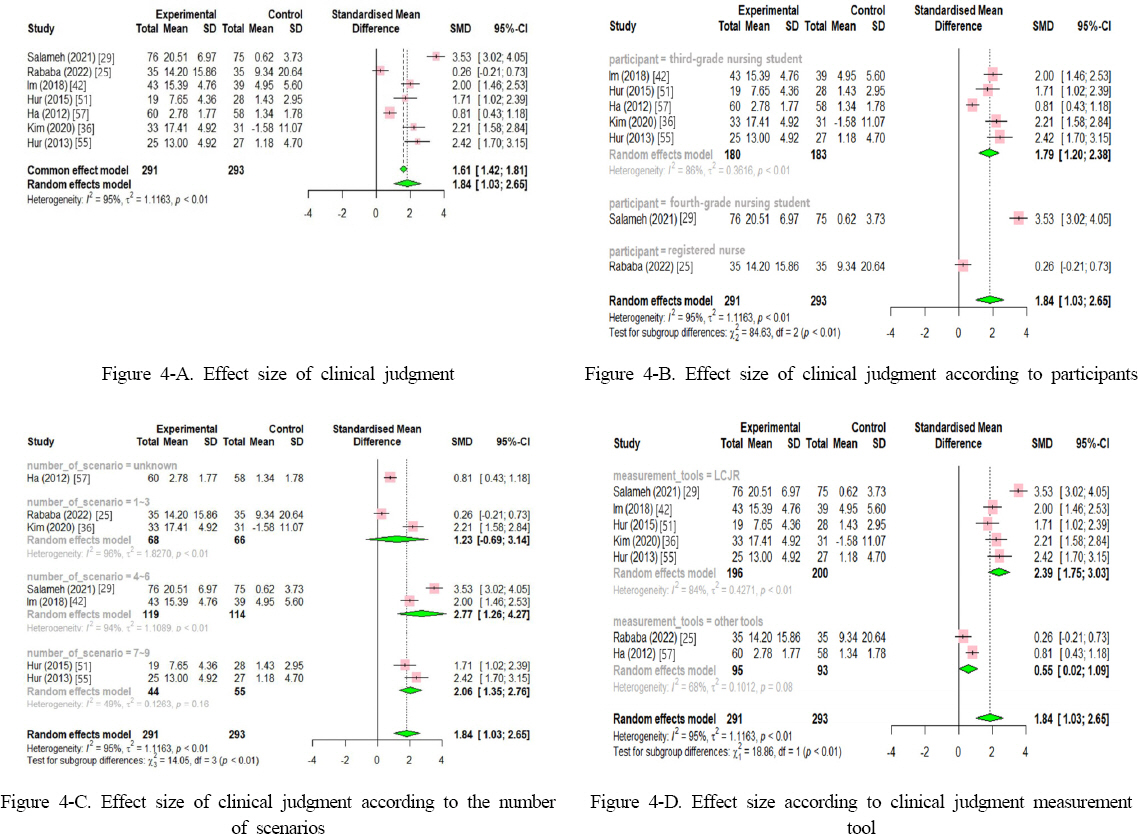
|
 |
- Search
| J Korean Acad Soc Nurs Educ > Volume 29(3); 2023 > Article |
|
Abstract
Purpose:
Methods:
Results:
Conclusion:
Notes
Author contributions
JM Park: Conceptualization, Data curation, Formal analysis, Investigation, Project administration, Visualization, Writing - original draft, Writing - review & editing. S Jun: Conceptualization, Data curation, Investigation, Project administration, Supervision, Writing - review & editing.
References
Appendices
Appendix 1
Search Strategies (PubMed)
Appendix 2
General Characteristics for the Simulation-Based Education Included in the Systematic Review and Meta-Analysis
| ID | First author (Year)/ Country | No.* | Study design/ Participants | Theory | Experimental group | Control group | Outcome variables | Measurement tools | Results |
|---|---|---|---|---|---|---|---|---|---|
| 1 | Ayed (2022)/ Palestine | 24 | n-RCT/ SN; E=75, C=75 | None | HFS with debriefing (2 hours) + clinical training Scenario: bacterial meningitis child | Lecture (3 hours) + clinical training | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| 2† | Rababa (2022)/ Jordan | 25 | n-RCT/ RN (EICU for at least 1 year); E=35, C=35 | None | 2 weeks course (2 times for 2 weeks) Lecture (1 hour) + branching simulations (1 hour) Scenario: acute sepsis assessment, management in critical care patient | 2 weeks course (2 times for 2 weeks) Lecture (1 hour) | Decision making | NDMI | The experimental group significant improvement in decision making (p=.002) |
| 3† | Lee (2022)/ Korea | 26 | n-RCT/ SN(3); E=46, C=45 | Peplau’s interpersonal relationship model | HFS problem-based learning Scenario: cesarean section maternity nursing Pre-briefing (50 minutes) + simulation (15 minutes) + debriefing (50 minutes) | Conventional type of maternity nursing clinical practice | Communication ability (skill) | K-HCAT | No significant in communication skills (p=.150) |
| Communication attitude | CSAS | The experimental group significant improvement in communication attitudes (p=.020) | |||||||
| 4 | Park (2022)/ Korea | 27 | n-RCT/ SN(4); E=21, C=21 | None | 4 weeks course Scenario: cardiac arrest emergency nursing Lecture (2 hours) + pre scenario activities (2 hour) + simulation (10∼20 minutes, SimMan) + debriefing (20∼30 minutes) | Lecture of cardiac arrest emergency nursing education (2 hours) | Communication self-efficacy | Ayres (2005)’s self-efficacy scale | The experimental group significant improvement in communication self-efficacy (p=.007) |
| Communication ability (competence) | K-HCAT | The experimental group significant improvement in communication competence (p=.005) | |||||||
| 5† | Chang (2021)/ Taiwan | 28 | RCT/ SN(2); E=58, C=49 | Cognitive load theory | Online interactive animation with standardized patient simulation) Lecture (2 times for 2 hours) + simulation-based nursing course training program Simulation witn debrifing (2 hours) Scenario: constipation, death | Lecture (2 times for 2 hours) + case study | Communication self-confidence | Huang et al. (2011)’s confidence in communication scale | Both groups significant improvement in confidence in communication (p<.001) |
| 6† | Salameh (2021)/ Palestine | 29 | n-RCT/ SN(4); E=76, C=75 | None | Traditional advanced nursing courses (9 hours of sessions) + simulation (6 scenarios) Scenarios: respiratory emergencies with mechanical ventilator Simulation (5∼20 minutes, HFS) + debriefing | Traditional advanced nursing course (9 sessions) | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| 7 | Luo (2021)/ China | 30 | n-RCT/ RN (new graduate nurses); E=16, C1=16, C2=14 | Jeffries’ simulation theory | Case discussion (10 minutes) + simulation (15 minutes, SimMan) + debriefing (35 minutes) Scenario: acute myocardial infraction, fracture of lower leg, chronic constructive pulmonary phase, intellectual observation | C1: The virtual simulation group used the training platform vSim C2: The case study group conducted lectures and case studies | Clinical judgment | LCJR | The virtual simulation group showed a higher level of clinical judgment |
| 8† | Seo (2021)/ Korea | 31 | n-RCT/ SN(3); E=122, C=132 | None | 2 weeks per scenario Scenario: patients with surgery, endocrine system, circulatory system, urinary system Pre-learning (10 minutes), simulation (50 minutes, SimMan) + debriefing (40 minutes) | The control group did not take a simulation course | Communication ability | Korea educational development institute’s (2003) communication ability sclae | The experimental group significant improvement in communication ability (p<.001) |
| 9 | Akalin (2020)/ Turkey | 32 | RCT/ SN(3); E=53, C=54 | Jeffries’ simulation framework | 2 days course Scenario: pre-eclampsia Simulation (15 minutes, HFS) + debriefing (30 minutes) | Classical training (4 hours) | Decision making | CDMNS | The experimental group significant improvement in decision making (p=.031) |
| 10 | Reid (2020)/ USA | 33 | n-RCT/ SN; E=27, C=35 | Tanner’s clinical judgment model | Scenario: maternal-newborn clinical course Simulation with debriefing | Hospital-based clinical experiences | Clinical judgment | LCJR | No significant in clinical judgment (p=.295) |
| 11 | Hwang (2020)/ Korea | 34 | n-RCT/ SN(3); E=34, C=32 | None | Standardized patient-based simulation with debriefing Scenario: preoperative nursing for high-risk pregnant women | Traditional clinical practice | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| Communication ability | Yoo (2001)’s communication ability scale | The experimental group significant improvement in communication ability (p<.001) | |||||||
| 12† | Ha (2020)/ Korea | 35 | n-RCT/ SN(3); E=35, C=35 | None | Simulation-based program + clinical practice Scenario: children admitted for respiratory diseases Practice guidance (30 minutes), simulation preparation (20 minutes), simulation (50 minutes, Pediatric Hal S3005) + debriefing(20 minutes) | Lecture (120 minutes) + clinical practice. | Communication ability (skill) | GICC | No significant in communication skill (p=.438) |
| 13† | Kim (2020)/ Korea | 36 | n-RCT/ SN(3); E=33, C=31 | Jeffries’ simulation model, ADDIE model | 4 days course Scenario: uterine relaxation, acid laceration, residual placenta (one of these) Lecture (2 hours, postpartum bleeding woman nursing) + Orientation (10 minutes) + scenario description (5 minutes), simulation (15 minutes, SimMom) + team learning (50 minutes) + debriefing (40 minutes) | 4 days course Lecture (2 hours) + case study | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| 14† | Ok (2020)/ Turkey | 37 | n-RCT/ SN(3); E=52, C=33 | The simulation design was based on the INACSL | 2 days course Scenario: psychiatric nursing Lecture (2 hours) + simulation (10∼12 minutes, standardized patient simulation) + debriefing (30∼35 minutes) | Lecture (2 hours) + clinical practice | Communication ability (skill) | CSI | The experimental group significant improvement in communication skill (p<.001) |
| 15† | Li (2019)/ China | 38 | RCT/ SN(1); E=66, C=66 | Deliberate practice | 8 weeks course Traditional education + simulation-based deliberate practice (simulation took 30 minutes) Scenario: breast cancer patient receiving chemotherapy | Traditional education | Communication ability | Yang et al. (2010)’s modified version of the communication ability scale | The experimental group significant improvement in communication ability (p<.010) |
| 16† | Lee (2019)/ Taiwan | 39 | n-RCT/ SN(2); E=49, C=51 | None | Scenario: adult acute care Introduction + simulation (10∼15 minutes, HFS) + debriefing (each scenario took 1.5 hours) | Typical process + case study discussion (each case study discussion took 1.5 hours) | Communication ability (competency) | SBLES | The experimental group significant improvement in communication (p<.001) |
| 17† | Chae (2019)/ Korea | 40 | n-RCT/ SN(3); E=30, C=30 | None | Lectures + scenario-based simulation Scenario: asthma patients | Hand outs + group discussion | Communication clarity | Cho (2013)’s modified version of the communication clarity scale | The experimental group significant improvement in communications clarity (p=.020) |
| 18 | Kim (2018)/ Korea | 41 | n-RCT/ RN (new graduate nurses); E=28, C=27 | None | Pre-class (60 minutes) Simulation (Medical Education Technologies 3G, SP) + debriefing (2 hours for the 2 scenarios) Scenarios: abdominal pain, hypoglycemia | Pre-class (60 minutes) Role plays + discussions (2 hours on the 2 scenarios) | Clinical judgment | LCJR | In the evaluation of the latent effects, clinical judgment was significantly higher in the experimental group (p=.033) |
| 19† | Im (2018)/ Korea | 42 | n-RCT/ SN(3); E=43, C=39 | None | 8weeks course (4 hours a week) Simulation (SP) + video debriefing Scenario: patient safety, communication, medication, recording | Regular curriculum (2 weeks) + practice (2 weeks) + lecture (2 weeks) | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| 20 | Yang (2018)/ Korea | 43 | n-RCT/ SN(4); E=25, C=27 | None | 8 weeks course Scenario: diabetes Demonstration (20 minutes) + task training (30 minutes) + simulation (10 minutes, SP) + debriefing (30 minutes) | Simple mannequin training | Communication ability (skill) | K-HCAT | The experimental group significantly improvement in communication skills (p=.030) |
| Communication self-efficacy | Park (2014)’s communication self-efficacy scale | The experimental group significantly improvement in communication self-efficacy (p<.001) | |||||||
| 21 | Yoon (2018)/ Korea | 44 | n-RCT/ SN; E=33, C=36 | None | 2 weeks course Lecture (2 hours) + practice (4 hours): every week Team-based simulation using SBAR Scenario: acute renal failure | Lecture + nursing skills | Communication clarity | Cho (2013)’s modified version of the communication clarity scale | The experimental group significant improvement in communication clarity (p=.040) |
| 22 | Seong (2018)/ Korea | 45 | n-RCT/ SN; E=28, C=25 | None | 2 weeks course Team-based simulation using SBAR Scenario: acute renal failure Lecture (2 hours) + practice (4 hours): every week Pre-briefing (10 minutes) + simulation (10 minutes)+debriefing (30 minutes) | Lecture + nursing skills | Communication clarity | Cho (2013)’s modified version of the communication clarity scale | The experimental group had increased communication clarity compared to the control group (p=.031) but was not significant in the interaction of time with the group (p=.242) |
| 23† | Park (2018)/ Korea | 46 | n-RCT/ SN(4); E=132, C=133 | None | 15 weeks course Team learning simulation (SimMan) with debriefing Senarion: 4 modules | Unknown | Communication ability | Korea educational development institute (2003)’s communication ability scale | The experimental group significant improvement in communication ability (p<.001) |
| 24† | Yu (2017)/ Korea | 47 | n-RCT/ SN(3); E=31, C=31 | None | Lecture + role play + simulation Scenario: hypoglycemic attack, post operative bleeding and dyspnea, acute bronchiolitis, high fever, mental status change, acute myocardial infarction | Lecture + clinical practice | Communication clarity | Cho (2013)’s modified version of the communication clarity scale | The experimental group significant improvement in communication clarity (p<.001) |
| 25 | Yoon (2017)/ Korea | 48 | n-RCT/ SN(1); E=36, C=34 | None | 5 weeks course (2 hours a week) Team-based simulation with debriefing Scenario: acute renal failure | Lecture + nursing skills | Communication clarity | Cho (2013)’s modified version of the communication clarity scale | No significant in communication clarity (p=.641) |
| 26† | Yang (2016)/ Korea | 49 | n-RCT/ SN(3); E=24, C=22 | None | 5 weeks course Scenario: elderly patients with sensory impairment Discussion of the situation (5∼10 minutes) + simulation (15 minutes, HFS) + debriefing (50 minutes) | Lectures + practice | Communication ability (competence) | GICC | The experimental group significant improvement in communication competence (p=.046) |
| 27† | Hsu (2015)/ Taiwan | 50 | RCT/ RN (novice nurses to competent nurses); E=64, C=52 | Jeffries’ simulation theory Communication theory | 8 session (2 hours a session) Scenario-based simulation course Scenario: discharge planning nurse-patient communication processes | 7 session (2 hours per session) Case-based communication training | Communication ability (competence) | CCS | The experimental group significant improvement in communication competence (p<.001) |
| Communication self-efficacy | CSES | The experimental group significant improvement in communication self-efficacy (p<.001) | |||||||
| 28† | Hur (2015)/ Korea | 51 | n-RCT/ SN(3); E=19, C=28 | Kolb’s experiential learning theory | 7 weeks course (2 hours a week) Scenario: abdominal pain, consciousness change Briefing (10 minutes) + simulation (20 minutes, HFS) + observation of other teams (20 minutes) + debriefing (1 hour) | Traditional education | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p<.001) |
| Communication ability (skill) | Kim (2010)’s communication skills scale | The experimental group significant improvement in communication skill (p<.001) | |||||||
| 29† | Kim (2015)/ Korea | 52 | n-RCT/ SN(4); E=32, C=35 | None | Lecture + practice + briefing & demonstration (10 minutes) + simulation (15 minutes, SimMan) + debriefing (60 minutes) Scenario: elderly cognitive impairment | Lecture + practice | Communication ability (competence) | GICC | The experimental group significant improvement in communication competence (p=.022) |
| 30† | Joo (2015)/ Korea | 53 | n-RCT/ SN(2); E=48, C=48 | None | Simulation (15 minutes, SP) + video debriefing (20 minutes) Scenarios: blood transfusion, side effects of blood transfusion | Conventional practice | Communication ability (skill) | GICC | No significant in communication skill (p=.149) |
| 31† | Han (2014)/ Korea | 54 | n-RCT/ SN(2); E=48, C=48 | None | 6 weeks course Simulation education with LFS, MFS, and HFS Scenario: vital signs, oxygen therapy, and pain | 6 weeks course Small group discussion | Communication ability | Developed by the Korea educational development institute | No significant in communication ability (p=.079) |
| 32† | Hur (2013)/ Korea | 55 | n-RCT/ SN(3); E=25, C=27 | Jeffries’ simulation theory, Kolb’s experiential learning theory, COPA model (selection of learning objectives) | Prebriefing (10 minutes) + simulation (20 minutes, SimMan) + observation of other team performance (20 minutes) + debriefing (1 hour) Scenario: abdominal pain, change in consciousness level, difficulty breathing | Conventional education | Clinical judgment | LCJR | The experimental group significant improvement in clinical judgment (p=.001) |
| Communication ability (skill) | The Korean version of the Clinical Simulation Grading Rubric developed by Clark (2006) | The experimental group significant improvement in communication (p<.001) | |||||||
| 33 | Durmaz (2012)/ Turkey | 56 | RCT/ SN(2); E=38, C=38 | None | Screen-based computer simulation Scenario: pre-operative. post-operative care management | Skill laboratories | Decision making | CDMNS | No significant in clinical decision making scores (p=.065) |
| 34† | Ha (2012)/ Korea | 57 | n-RCT/ SN(3); E=60, C=58 | None | Lecture (30 minutes) + practice (30 minutes) + prebriefing (10 minutes) + simulation (10~15 minutes, HFS) debriefing (30 minutes) Scenario: mechanical ventilation | Lectures (30 minutes) + practice (30 minutes) | Clinical judgment | The self-developed questionnaire | The experimental group significant improvement in clinical judgment (p=.003) |
| 35† | Kim (2012)/ Korea | 58 | n-RCT/ SN(3); E=35, C=35 | None | 3 sessions course Simulation (HFS) with debriefing Scenario: normal delivery, high-risk delivery | Conventional pre-clinical practice | Communication ability (skill) | Yoo (2001)’s communication skill scale | The experimental group significant improvement in communication skill (p=.020) |
| 36 | Zavertnik (2010)/ USA | 59 | n-RCT/ SN(2); E=20, C=21 | None | Practice session (30 minutes) + simulation (60 minutes, SP) Scenario: communication with the families of patients admitted to the intensive care unit | Lecture (2 times for 1 hour) | Communication ability (skill) | The self-developed questionnaire | No significant in communication skills scores (p=.067) |
ADDIE=analysis design development implementation evaluation; C=control group; CCS=communication competence scale; CDMNS=clinical decision making in nursing scale; COPA=competency outcome performance assessment; CSAS=communication skills attitude scale; CSES=communication self-efficacy scale; CSI=communication skills inventory; E=experimental group; EICU=emergency intensive care unit; GICC=global interpersonal communication competence scale; HFS=high-fidelity simulation; INACSL=international nursing association for clinical simulation and learning; K-HCAT=Korean version of the health communication assessment tool; LCJR=Lasater’s clinical judgment rubric; LFS=low-fidelity simulation; M=included in the meta-analysis; MFS=moderate-fidelity simulation; NDMI=nursing decision-making instrument; n-RCT=non randomized controlled trial; RN=registered nurse; SBAR=situation, background, assessment, recommendation; SBLES=simulation-based learning evaluation scale; SN=nursing student; SN(1)=first-grade nursing student; SN(2)=second-grade nursing student; SN(3)=third-grade nursing student; SN(4)=fourth-grade nursing student; SP=standardized patient; USA=United States of America